Co to jest cytologia?
Cytologia, tzw. rozmaz szyjkowy, to jedno z podstawowych badań ginekologicznych. Odgrywa kluczową rolę we wczesnej diagnostyce raka szyjki macicy, wywoływanego przez onkogenne szczepy wirusa brodawczaka ludzkiego (głównie HPV-16 i HPV-18).


Istnieją dwa rodzaje badań cytologicznych:
cytologia konwencjonalna – pobrany materiał przenoszony jest na szkiełko mikroskopowe i utrwalany przy użyciu 96% roztworu etanolu,
cytologia płynna (LBC, jednowarstwowa, na podłożu płynnym) – pobrany materiał umieszczany jest w pojemniku z podłożem płynnym (utrwalającym), co ma zapobiec uszkodzeniu komórek. Następnie próbka trafia do laboratorium, gdzie jej zawartość nanoszona jest na filtr, w celu pozbycia się śluzu czy krwinek czerwonych. Dopiero tak przygotowany materiał przenoszony jest na szkiełko mikroskopowe i poddawany analizie.
Różnica tkwi również w cenie badania. Koszt cytologii konwencjonalnej waha się między 50 a 85 zł, natomiast za cytologię płynną należy zapłacić około 150 zł.
Cytologia wygląda jak zwykłe badanie ginekologiczne. Pacjentka siada na fotelu ginekologicznym, następnie lekarz, za pomocą specjalnej szczoteczki, pobiera wymaz z tarczy i kanału szyjki macicy. Chociaż może to być krępujące, jest bezbolesne i co ważne, ogromnie pomocne w monitorowaniu stanu zdrowia.
Dlaczego badanie cytologiczne jest tak ważne?
Badanie cytologiczne wykonuje się w kierunku raka szyjki macicy, przy czym warto podkreślić, że cytologia wykrywa także inne niepokojące zmiany, nie tylko nowotworowe.


Rokrocznie rak szyjki macicy jest przyczyną śmierci ponad 3 tys. Polek. To zdecydowanie za dużo, zwłaszcza, że w Polsce umieralność na ten typ nowotworu jest o 70% wyższa niż w innych krajach Unii Europejskiej. Duży wpływ na wciąż utrzymujące się czarne statystyki ma niska świadomość społeczna, dotycząca profilaktyki nowotworowej. W Polsce ponad połowa zachorowań na raka szyjki macicy kończy się zgonem. W wielu przypadkach odpowiada za to zbyt późne wykrycie choroby, do czego, z kolei, przyczynia się brak wykonywania badań przesiewowych – w tym cytologii.
Regularne powtarzanie badania cytologicznego daje szansę na szybkie wykrycie niepokojących zmian, również w stadium przednowotworowym. Wcześnie wykryty rak jest znacznie łatwiejszy do pokonania niż nowotwór w zaawansowanym stadium. Rokowania wyleczenia w pierwszym przypadku są bardzo dobre, w drugim bardzo złe.
Wielu osobom wydaje się „mnie to nie dotyczy”, „przecież jestem zdrowa, nic mi nie dolega” „w mojej rodzinie nikt nie miał raka”, ale takie myślenie jest naiwne. Nowotwór może rozwinąć się u każdego. Na rozwój raka szyjki macicy wpływa wiele różnych czynników, poza genetycznymi, także środowiskowe, jak wieloletnie palenie tytoniu, duża liczba porodów, wczesne rozpoczęcie współżycia czy duża liczba partnerów seksualnych.
Co więcej, wirusy brodawczaka ludzkiego, w tym także jego onkogenne szczepy, występują powszechnie. Szacuje się, w ciągu swojego życia 80% kobiet przejdzie przynajmniej raz zakażenie HPV. Czy doprowadzi to do rozwoju śmiertelnie groźnej choroby? Tego nie da się przewidzieć. Można jednak mieć się na baczności i raz na jakiś czas wykonywać proste i, w wielu przypadkach, refundowane badanie. Prawidłowy wynik cytologii jest gwarancją zdrowia, negatywny – szansą na jego utrzymanie.
Kto powinien wykonać cytologię?
Badanie cytologiczne powinny regularnie wykonywać wszystkie kobiety od momentu rozpoczęcia współżycia lub ukończenia 25. roku życia. Nie ma przeciwwskazań, aby wykonać cytologię u dziewicy. Wówczas badanie cytologiczne wykonywane jest tak samo jak u pacjentek po inicjacji seksualnej. Pobranie wymazu jest małoinwazyjne i nie prowadzi do przerwania błony dziewiczej.
Bardzo ważne jest, aby wykonywać badanie cytologiczne w ciąży. Zmiany HPV-zależne mogą zagrażać zdrowiu matki i rozwijającemu się dziecku, cytologia pozwala w porę je rozpoznać i wyleczyć. Zaleca się, aby kobiety spodziewające się dziecka wykonały cytologię przed upływem 10. tygodnia ciąży. Kolejne badanie, jeśli lekarz nie zaleci inaczej, powtarza się już po zakończeniu połogu.
Ponieważ z wiekiem ryzyko rozwoju raka szyjki macicy wzrasta, nie należy rezygnować z cytologii po menopauzie. Badanie cytologiczne jest tak samo wskazane dla kobiet w wieku rozrodczym, jak i w okresie przekwitania. Pacjentki powyżej 65. roku życia, nienależące do grupy podwyższonego ryzyka nowotworowego, mające pozytywne wyniki cytologii w przeszłości, mogą podchodzić do tego badania rzadziej, a po zakończeniu współżycia seksualnego całkowicie z niego zrezygnować – oczywiście za zgodą lekarza ginekologa i w dalszym ciągu pozostając pod jego opieką.
Kiedy wykonać badanie cytologiczne?
To, jak często wykonywać cytologię, zależy od kilku czynników:
- wieku,
- aktywności seksualnej,
- czynników ryzyka rozwoju raka,
Cytologia u dziewic, u ktróych nie występują czynniki ryzyka zachorowania na nowotwory, może być powtarzana co trzy lata. Kobiety powyżej 25. roku życia i aktywne seksualnie powinny powtarzać badanie cytologiczne co roku. Panie, które ukończyły 65. lat, mogą wykonywać cytologię raz na 3-5 lat. W razie indywidualnych wskazań (np. niejednoznacznych lub nieprawidłowych wyników cytologii) lekarz może zalecić powtórzenie badania po kilku miesiącach.

Jak przygotować się do badania cytologicznego?
Cytologię najlepiej wykonać w połowie cyklu miesiączkowego, między 10. a 20. dniem. Miesiączka jest przeciwwskazaniem do jej wykonania. Do badania nie trzeba się specjalnie przygotowywać, ale należy wstrzymać się od współżycia na 24 godziny przed cytologią. Podczas codziennej higieny lepiej zrezygnować z kosmetyków o kwaśnym pH, które mogą zmieniać fizjologiczne środowisko pochwy, wpływając na wynik badania cytologicznego. To samo dotyczy leków dopochwowym, stosując je, cytologię można wykonać tydzień po przyjęciu ostatniej dawki.
Szykując się do wizyty u ginekologa, warto też zadbać o wygodny i zapewniający komfort strój, pozwalający szybko przygotować się do badania.
Na czym polega badanie cytologiczne?
Cytologia nie różni się zbytnio od typowej wizyty ginekologicznej. Lekarz wkłada do pochwy wziernik, po czym za pomocą specjalnej szczoteczki, której końcówka wykonana jest z miękkiego i elastycznego włosia, pobiera wymaz z tarczy i kanału szyjki macicy. Następnie szkiełko z rozmazem lub pojemnik z materiałem na podłożu płynnym trafia do laboratorium, gdzie dokonuje się oceny komórek pod kątem występowania zmian w budowie i ich podziale. Komórki poddawane są dwuetapowej ocenie mikroskopowej – najpierw próbkę bada specjalista cytomorfologii medycznej, następnie lekarz patomorfolog. Taka podwójna weryfikacja pozwala uzyskać wysoce miarodajny wynik badania.
Samo pobranie próbki w gabinecie lekarskim trwa dosłownie kilka minut, jej badanie w laboratorium zajmuje trochę dłużej. Na wynik badania cytologicznego czeka się przeważnie 2-3 tygodnie.
Czym pobiera się wymaz cytologiczny?
Na wiarygodność wyniku wpływa nie tylko czas wykonania cytologii czyli dzień cyklu, ale również to, za pomocą czego pobierany jest wymaz. Zgodnie z Rekomendacjami Polskiego Towarzystwa Ginekologicznego wymaz cytologiczny powinien być pobierany przy użyciu szczoteczki,a nie wacika, patyczka lub szpatułki. Dlaczego? Jedynie szczoteczka zapewnia pobranie dokładnego wymazu z kanału i tarczy szyjki macicy, co daje wiarygodny wynik cytologii.

Istnieją dwa rodzaje szczoteczek cytologicznych – jedna w kształcie trójkąta nazywaną również miotełką lub wachlarzykiem, druga zaś prosta przypominająca szczoteczkę od tuszu do rzęs. Obie gwarantują właściwe pobranie materiału do badań.

Czy badanie cytologiczne boli?
Badanie cytologiczne nie boli, chociaż może być nieprzyjemne, również dlatego, że dotyczy miejsc intymnych. Pomijając tę kwestię, samo pobranie wymazu cytologicznego jest znośne, a w dodatku krótkotrwałe.
Podczas badania lekarz zakłada wziernik, przez który wprowadza szczoteczkę, pobierając warstwę komórek z kanału i tarczy szyjki macicy. Przed wykonaniem cytologii, warto spróbować się rozluźnić. Oczywiście, będąc na fotelu ginekologicznym, to wcale nie takie proste, ale warto spróbować. To zdecydowanie usprawnia przebieg badania i może uczynić je bardziej komfortowym.
Co wykrywa badanie cytologiczne?
Cytologia jest badaniem profilaktycznym, który ma wykryć chorobę we wczesnym stadium, jeszcze przed wystąpieniem objawów. Badanie cytologiczne pozwala rozpoznać komórki przednowotworowe i nowotworowe, a ponadto także inne nieprawidłowe zmiany, wywołane przez zakażenia wirusowe, bakteryjne, grzybicze w tym np. zmiany wywołane wirusem cytomegalii, opryszczki pospolitej lub wykaże cechy zakażenia bakteriami chlamydia.
Cytologię utożsamia się przede wszystkim z rakiem szyjki macicy, ale to badanie służy też diagnostyce innych kobiecych nowotworów, w tym raka jajnika i raka trzonu macicy. Z jego pomocą można też ocenić stan flory fizjologicznej pochwy i uzyskać ogólne informacje na temat zdrowia intymnego.
Czego nie wykrywa badanie cytologiczne?
Badanie cytologiczne pozwala wykryć zmiany wywołane przez wirusy brodawczaka ludzkiego lub inne chorobotwórcze drobnoustroje. Mimo to nie służy do rozpoznawania istniejących zakażeń wirusowych ani bakteryjnych. Aby to sprawdzić, należy skorzystać z innych narzędzi diagnostycznych. W rozpoznawaniu zakażenia wirusa brodawczaka ludzkiego stosuje się testy PCR i HPV DNA, z kolei do wykrycia zakażeń bakteryjnych trzeba wykonać posiewy bakteriologiczne. Jeśli wyniki cytologii wskazują na zmiany, mogące mieć związek z chorobami wenerycznymi, lekarz może zlecić dodatkowe badania laboratoryjne.
Co oznacza wynik badania cytologicznego?
Polskie Towarzystwo Ginekologów i Położników już od 2001 roku rekomenduje, aby do interpretacji wyników cytologii stosować tzw. opisowy system Bethesda (ang. The Bethesda System, TBS) – dokładniejszy niż pięciostopniowa skala Papanicolau, popularna w XX wieku.
Korzystając z systemu Bethesda, określa się:
- jaki rodzaj próbki badano (cytologia cienkowarstwowa lub konwencjonalna),
- czy wymaz zawierał odpowiednią ilość komórek umożliwiającą wykonanie badania,
- czy obraz cytologiczny jest prawidłowy/nieprawidłowy,
- jaki jest rodzaj stwierdzonych zmian.
Jak odczytać wynik badania cytologicznego?
Interpretację wyniku cytologii najlepiej zostawić specjaliście – ginekologowi, u którego wykonywaliśmy badanie, ewentualnie innemu lekarzowi, w tym interniście albo położnej. Samodzielne odczytywanie wyników badań jest trudne i może wywołać niepotrzebny stres, dlatego zawsze warto zasięgnąć opinii specjalisty. Mimo to, warto wiedzieć, co oznaczają poszczególne oznaczenia przedstawione na wyniku cytologii.
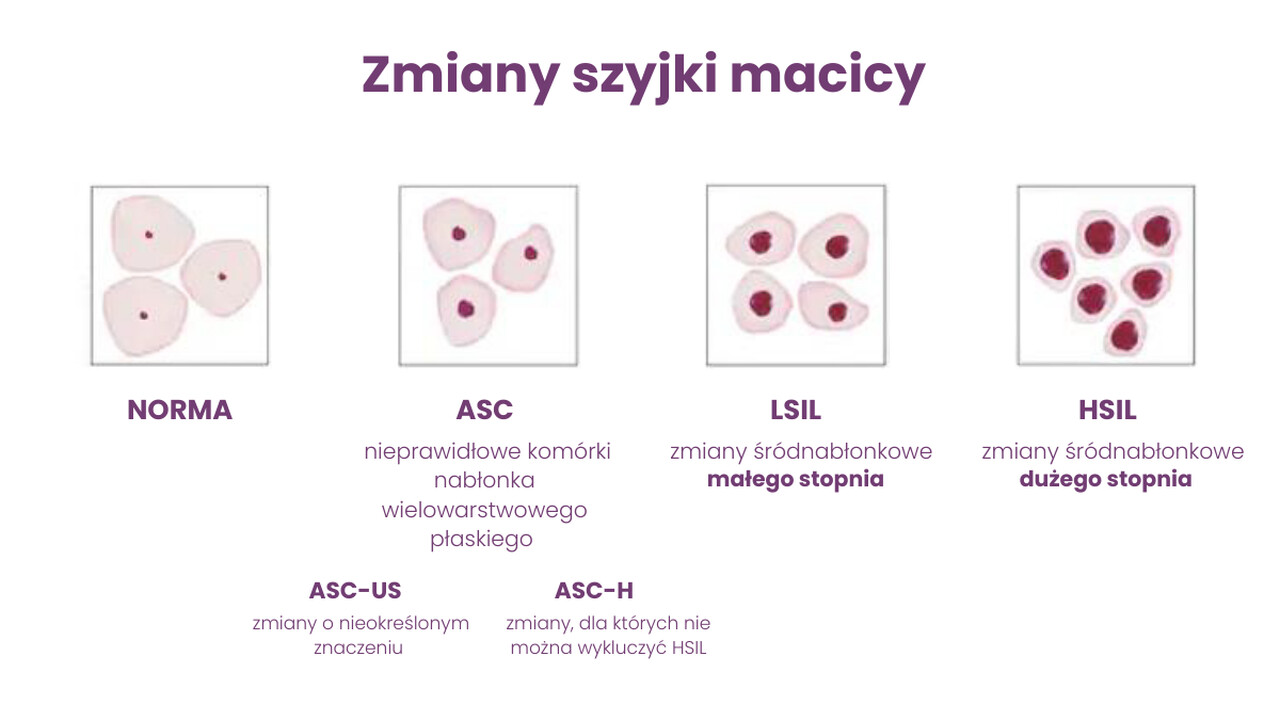
Zmiany w obrębie komórek nabłonka płaskiego podzielono na:
NILM (negative for intraepithelial lesion or malignancy) – brak zmian śródnabłonkowych i nowotworowych, prawidłowy wynik cytologii.
LSIL (low-grade squamous intraepithelial lesion) – występowanie zmian śródnabłonkowych małego stopnia, mogących wskazywać na zakażenie wirusem brodawczaka ludzkiego.
HSIL (high-grade squamous intraepithelial lesion) – występowanie zmian śródnabłonkowych dużego stopnia.
ASC (atypical squamous cells) – występowanie nieprawidłowych komórek nabłonka wielowarstwowego płaskiego.
- ASC-US (atypical squamous cells) – występowanie nieprawidłowych komórek nabłonka wielowarstwowego płaskiego o nieznanym charakterze, co może wskazywać chociażby na przewlekły stan zapalny.
- ASC-H (atypical squamous cells, cannot exclude high-grade squamous intraepithelial lesions) – występowanie nieprawidłowych komórek nabłonka wielowarstwowego płaskiego, mogących wskazywać na zmiany śródnabłonkowe dużego stopnia (HSIL).
AGC (atypical glandular cells) atypowe zmiany w komórkach gruczołowych
Wynik badania cytologicznego dostarcza również informacji na temat nieprawidłowej budowy tkanek, a dokładniej komórek warstwy powierzchniowej wyściełającej szyjkę macicy. Określane są jako wewnątrznabłonkowa neoplazja szyjki macicy – CIN (cervical intraepithelial neoplasia) i podzielone zgodnie ze stopniem nasilenia zmian:
CIN I – wewnątrznabłonkowa neoplazja szyjki macicy małego stopnia
CIN II – wewnątrznabłonkowa neoplazja szyjki macicy średniego stopnia
CIN III – wewnątrznabłonkowa neoplazja szyjki macicy dużego stopnia
Im wyższy stopień neoplazji, tym większe ryzyko rozwinięcia się raka, a przyczyną ich występowania neoplazji jest przewlekła infekcja wirusem brodawczaka ludzkiego – HPV.
Zły wynik cytologii, nie oznacza jeszcze raka, jest to sygnał alarmowy, wskazujący na patologiczne zmiany, które mogą, lecz nie muszą, doprowadzić do rozwoju raka szyjki macicy. Ich wykrycie jest podstawą do dalszej diagnostyki czyli kolposkopii polegającej na bezpośredniej obserwacji szyjki macicy za pomocą specjalnego mikroskopu i/lub badanie typowania DNA HPV. Podczas kolposkopii może zostać wykonana biopsja kanału szyjki macicy czyli pobranie wycinka z tarczy pochwowej części szyjki macicy do dalszych badań.
Jakie korzyści niesie regularne wykonywanie cytologii?
Regularne wykonywanie cytologii pozwala monitorować stan zdrowia intymnego, a w razie rozwoju niepokojących zmian, szybko je wyleczyć. Najczęściej wyniki cytologii wskazują na zmiany nienowotworowe o podłożu zapalnym, które po wdrożeniu odpowiedniego leczenia łatwo ustępują. Bez tego mogą doprowadzić do rozwoju raka, zwłaszcza u osób z grupy podwyższonego ryzyka nowotworowego oraz w wieku okołomenopauzalnym. Wiedząc jednak, że na raka szyjki macicy zapadają kobiety w różnym wieku, warto dbać o profilaktykę zdrowotną przez całe dorosłe życie.
Dowiedz się więcej: Wirus HPV – czy to już rak?