Co to jest egzema?
Zgodnie z nomenklaturą dermatologiczną, egzemą nazywamy stan zapalny, który obejmuje powierzchowne jej warstwy, a więc naskórek i pierwszą warstwę skóry właściwej, czyli warstwę brodawkowatą.


Należy jednak podkreślić, że stan zapalny w egzemie nie jest spowodowany przez infekcje skóry (bakteryjne, wirusowe, czy grzybicze) – inaczej mówiąc, ma etiologię nieinfekcyjną. Nie jest to jednak odrębna jednostka chorobowa, ale raczej składowa innych schorzeń dermatologicznych.
W wielu schorzeniach skóry możemy mieć do czynienia ze stanem zapalnym jej powierzchownych warstw. Egzema u dzieci, jak i u osób dorosłych wymaga specjalistycznej opieki dermatologicznej.
Atopowe zapalenie skóry a egzema
Egzema jest szerszym pojęciem niż atopowe zapalenie skóry, choć w wielu artykułach dostępnych w sieci, możemy przeczytać, że są to tożsame zjawiska. Jak już wspomniano, egzema to stan zapalny skóry, który może mieć różne przyczyny (ale nie są one związane z czynnikami infekcyjnymi).
Atopowe zapalenie skóry (AZS) wynika przede wszystkim z zaburzenia budowy bariery naskórkowej (jest ona niczym dziurawy mur), co jest konsekwencją pewnych czynników genetycznych. Atopowe zapalenie skóry to również choroba o podłożu alergicznym (w wielu przypadkach narażenie na alergeny wpływa na pogorszenie się stanu skóry), ale jest to także choroba zapalna, która objawia się zmianami wypryskowymi i świądem. Można więc powiedzieć, że AZS w swoim obrazie klinicznym ma cechy egzemy (wyprysku), jednak egzema jest pojęciem szerszym, a nie konkretną jednostką chorobową. Objawy wypryskowe obserwujemy także w innych przypadłościach.
Dowiedz się więcej: Atopowe zapalenie skóry: przyczyny, objawy, leczenie
Egzema przyczyny
Jakie mogą być przyczyny pojawienia się na skórze zmian o charakterze egzemy? Stan zapalny w powierzchownych warstwach skóry może być elementem takich przypadłości dermatologicznych jak:
● alergiczne kontaktowe zapalenie skóry – w tym przypadku egzema wynika z kontaktowej alergii wywołanej przez alergeny, na przykład metale tj. nikiel, chrom, kobalt, ale także niektóre składniki kosmetyków (konserwanty, substancje zapachowe, lanolina) i wiele innych związków chemicznych,
● kontaktowe zapalenie skóry z podrażnienia – w tym przypadku stan zapalny skóry (egzema) wynika z ciągłego, przewlekłego narażenia skóry na substancje drażniące takie jak mydła, detergenty, farby, tusze, cement czy rozpuszczalniki organiczne,
● wyprysk pieniążkowaty – cechuje się pojawieniem się na skórze wykwitów o kształcie owalnym, ten rodzaj wyprysku może być związany z nadmierną suchością, nadciśnienie żylnym (często pojawia się na podudziach), ale również z czynnikami alergicznymi,
● wyprysk z braku natłuszczania – w tej sytuacji zmiany wypryskowe pojawiają się w odpowiedzi na zmniejszoną produkcję łoju przez gruczoły łojowe i niedostateczne natłuszczanie skóry. Zmiany te często dotyczą osób w starszym wieku, ale także pacjentów z obrzękami, na przykład w przebiegu niewydolności serca.
Objawy egzemy. Czy egzema swędzi?
Jak wygląda egzema? Pod tym pojęciem rozumiemy pojawienie się na skórze zmian wypryskowych, czyli zmian rumieniowo-złuszczających. W wyprysku mamy do czynienia potocznie mówiąc z czerwonymi plamami, okresowo mogą pojawić się na skórze także czerwonawe, zlewające się ze sobą grudki oraz złuszczanie skóry.
Zmiany są typowo swędzące, czasami piekące. W obrębie skóry podeszew i dłoni mogą pojawić się także bolesne pęknięcia. W niektórych przypadkach objawy o charakterze łuskostrupów mogą pojawić się także na owłosionej skórze głowy (egzema skóry głowy).
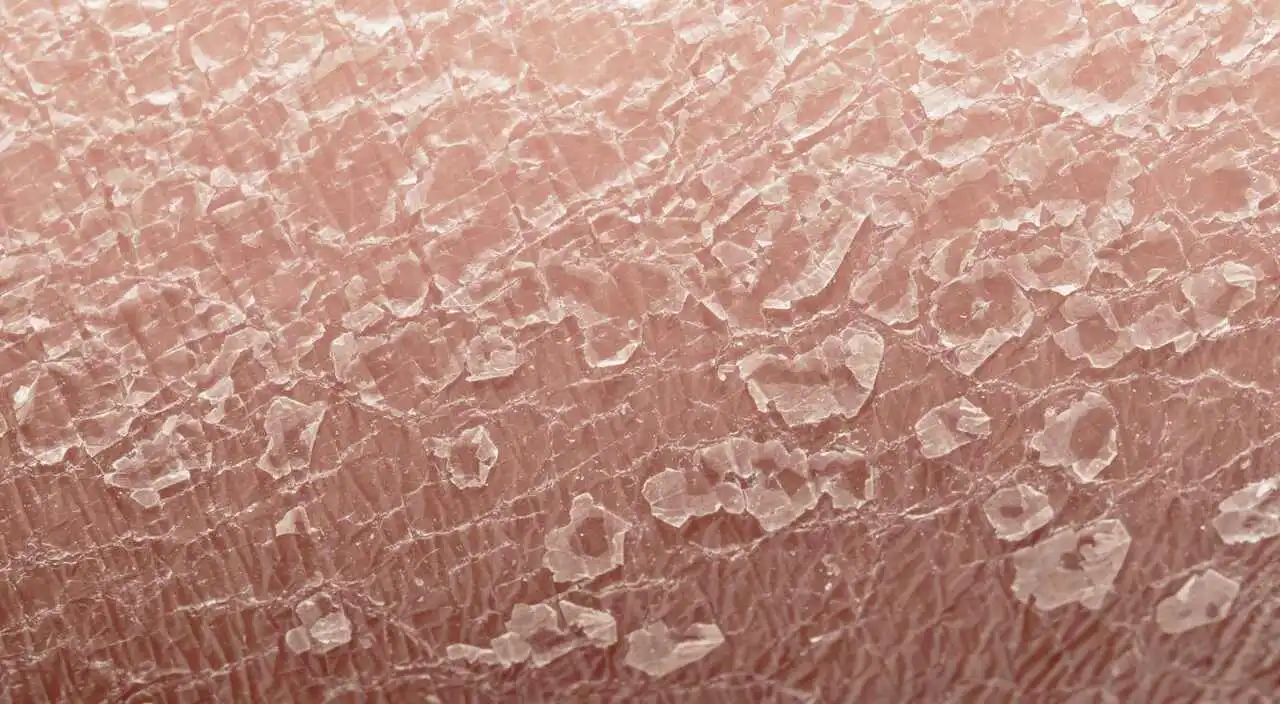
Egzema na dłoniach
Jest to jedna z najczęstszych lokalizacji zmian wypryskowych, przede wszystkim w przebiegu kontaktowego zapalenia skóry i zapalenia skóry związanego z podrażnieniami. Dłonie mają bowiem kontakt z wieloma alergenami – na przykład w czasie pracy wiele osób ma kontakt z metalami, cementem czy innymi substancjami mogącymi powodować alergiczne kontaktowe zapalenie skóry. Dłonie to też ta część ciała, która najczęściej ma kontakt z detergentami, środkami czyszczącymi oraz produktami stosowanymi do dezynfekcji, a to z kolei może prowadzić do zapalenia skóry z podrażnienia. W czasie zimy dłonie są też narażone na zmieniające się warunki środowiska, a więc na przykład mróz i wiatr, co sprzyja pojawianiu się objawów egzemy dłoni.
Egzema na twarzy
Zmiany wypryskowe często pojawiają się także na skórze twarzy. Mogę je wywołać na przykład alergeny zawarte w kosmetykach, ale i narażenie na zimno czy wysuszenie skóry. Objawy wyprysku na twarzy mogą być też elementem klinicznym atopowego zapalenia skóry (AZS). Warto zaznaczyć, że objawy egzemy na twarzy mogą być wywołane nie tylko przez alergeny kontaktowe, ale także przez alergeny wziewne (pyłki roślin, sierść zwierząt, czy roztocza kurzu domowego). W tej sytuacji może być konieczna konsultacja alergologiczna.
Czy egzema jest zaraźliwa?
Egzema, jako stan kliniczny, nie jest zaraźliwą przypadłością. Nie wynika bowiem z przyczyn infekcyjnych. Poprzez kontakt ze zmianami skórnymi pacjenta nie można zarazić się tym schorzeniem. Nie można zarazić się również w sposób pośredni, czyli na przykład poprzez używanie tych samych przedmiotów. Egzema w większości przypadków ma bowiem podłoże alergiczno-zapalne.
Czy egzema jest dziedziczna?
Skłonność do niektórych schorzeń objawiających się zmianami wypryskowymi może mieć podłoże genetyczne, choć nie znamy jednego konkretnego genu, którego mutacja odpowiadałaby za pojawienie się objawów chorobowych. Skłonność do reagowania układu immunologicznego na niektóre alergeny może mieć tło genetyczne, jednak nadal nie znamy dokładnej etiopatogenezy schorzeń wypryskowych.
Diagnostyka egzemy
Zmiany wypryskowe w przebiegu egzemy w wielu przypadkach są diagnozowane tylko na podstawie obrazu klinicznego. Jednak jeżeli chcemy spróbować poznać przyczynę zmian o typie egzemy – może być konieczne wykonanie odpowiednich badań i testów.
W niektórych przypadkach wyprysk może wymagać różnicowania z innymi schorzeniami skóry, w tym na przykład z łuszczycą pospolitą. Szczególnie początki egzemy bywają trudne do rozpoznania, ponieważ objawy na skórze mogą być niespecyficzne. W tej sytuacji konieczne może być pobranie wycinka skóry i skierowanie go na badanie histopatologiczne. W wyniku uzyskujemy od lekarza patologa odpowiedź, jakiej chorobie odpowiadają zmiany w badanym wycinku skóry.Jeżeli podejrzewane jest kontaktowe, alergiczne zapalenie skóry, to przydatne jest wykonanie testów płatkowych, które typowo naklejane są na skórę pleców. Takie testy mają formę trzech plastrów, każdy z nich zawiera po 12 alergenów, które najczęściej uczulają pacjentów z tą dolegliwością (między innymi nikiel, kobalt, czy składniki kosmetyków).
Dowiedz się więcej: Alergia kontaktowa – co uczula? Objawy, leczenie alergii kontaktowej
Jak leczyć egzemę?
Jak wyleczyć egzemę? Zmiany o typie egzemy mogą być z powodzeniem leczone z wykorzystaniem miejscowych leków o potencjale przeciwzapalnym. Należą do nich miejscowe glikokortykosteroidy oraz inhibitory kalcyneuryny. Maści na egzemę ze sterydami nie powinny być stosowane w delikatne okolice ciała, czyli na skórę twarzy czy w okolice płciowych. W tych lokalizacjach lepiej zdecydować się na stosowanie inhibitorów kalcyneuryny, do których należy takrolimus i pimekrolimus.
Odnosząc się do leków sterydowych – grupa ta liczy wiele substancji, o różnej sile działania. Nie wszystkie z nich można stosować u dzieci, zależy to od wieku małego pacjenta. Z tego powodu, przed włączeniem jakiekolwiek leku warto skonsultować się z lekarzem dermatologiem, który zaleci odpowiednie postępowanie. W leczeniu farmakologicznym wykorzystuje się również leki przeciwhistaminowe czy tak zwane leki przeciwalergiczne, do których należy na przykład bilastyna i cetyryzyna.
Czy egzema jest wyleczalna?
W wielu przypadkach zmiany o typie egzemy nawracają okresowo przez wiele lat. Szczególnie gdy nie został zidentyfikowany czynniki sprawczy i nie można unikać konkretnego alergenu. Nie zawsze jednak udaje się znaleźć przyczynę schorzenia, ponieważ nie w każdym przypadku udaje się zidentyfikować alergen odpowiedzialny za objawy egzemy (w środowisku otacza nas niezliczona ilość alergenów).
Pielęgnacja skóry przy egzemie
Skóra z objawami egzemy zdecydowanie wymaga odpowiedniej pielęgnacji. Stan zapalny, który toczy się w skórze, wiąże się z jej miejscowym obrzękiem, a mijaniu tych objawów klasycznie towarzyszy silne wysuszenie skóry. Idealnym uzupełnieniem leczenia miejscowego jest stosowanie emolientów, które wspierają barierę naskórkową i odpowiadają za przywrócenie skórze odpowiedniego nawilżenia.


Emolienty stosowane razem ze sterydami miejscowymi, pozwalają na ograniczenie ich działań niepożądanych (takich jak pojawienie się zaniku skóry, podrażnienia czy teleangiektazji, a więc poszerzonych naczyń krwionośnych).
Skóra z objawami wyprysku wymaga także stosowania odpowiednich preparatów przeznaczonych do mycia. Nie powinniśmy w tym przypadku stosować mydła, ponieważ jest to produkt o zasadowym pH, który zaburza budowę bariery naskórkowej.
W celu pielęgnacji skóry z tendencją do wyprysku powinno się wybierać produkty o pH zbliżonym do odczynu skóry (czyli pH około 5,5-6,5). Dobrym pomysłem jest wybieranie delikatnych emulsji i syndetów, które zawierają składniki uzupełniające barierę naskórkową (między innymi lipidy, ceramidy).
Podsumowując, egzema skóry nie jest konkretną jednostką chorobową, lecz stanowi zespół pewnych objawów, które mogą wchodzić w obraz kliniczny wielu schorzeń dermatologicznych. Skóra ze skłonnością do wyprysku wymaga w większości przypadków odpowiedniego leczenia oraz diagnostyki. Z tego względu warto zgłosić się do lekarza dermatologa, który po obejrzeniu zmian chorobowych zadecyduje o dalszym postępowaniu.
Może zainteresować Cię także: Emolient plus co to jest? Rola emolientów plus w leczeniu AZS.